厚生労働省が策定する国民の健康づくり運動「健康日本21(第三次)」が、2024年度に開始した。
本施策では、健康寿命の延伸および健康格差の縮小が中核的な理念として掲げられている。
健康寿命の延伸は、平均寿命の延長ではなく、ADL(Activities of Daily Living、日常生活動作)を維持し、自立した生活を送ることのできる期間の延長を重視する点に特徴があり、加齢に伴う運動器疾患やフレイル対策が重視されている。
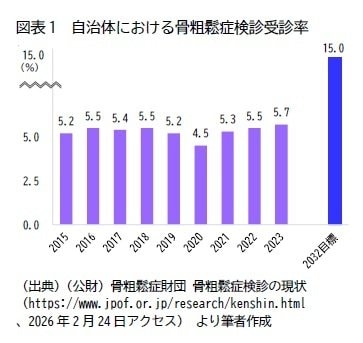
健康日本21(第三次)の具体的目標の1つとして「骨粗鬆症検診受診率の向上」が掲げられている。
検診受診率は、(公財)骨粗鬆症財団が厚生労働省の「地域保健・健康増進事業報告」をもとに公表しており、この受診率を2032年度までに15%へ引き上げることが目標とされている。2023年度の受診率は5.7%にとどまっており、達成には約10ポイント近くの上昇が求められる。
本稿では、この政策的背景を踏まえつつ、日本における骨粗鬆症検診の現状と課題について整理したい。
骨粗鬆症の現状と社会的影響
骨粗鬆症は、骨密度の低下により骨折リスクが高い状態である。
主な危険因子として、女性、高年齢、低体重(BMI低値)、喫煙、飲酒、運動不足、カルシウム・ビタミンD摂取不足などが知られている。特に女性は、閉経後のエストロゲン低下に伴いリスクが高まることが知られている。
骨粗鬆症は、運動器障害(いわゆるロコモ〈ロコモティブシンドローム〉など)に伴う身体機能の低下をもたらし、ADLやQOL(Quality of Life:生活の質)の低下、さらには要介護状態のリスク上昇を招くことがある。
検診によって骨粗鬆症、およびその予備群を早期に発見し、介入することが、個人レベルにおいて自立した生活を維持するために重要とされる。
また社会全体でみても、骨折治療やリハビリ、介護サービスの利用増加は社会保障費を押し上げる要因となる。
したがって、早期発見・早期介入を目的とした検診の普及は、個人の健康維持だけでなく社会的コストの抑制にも寄与することが期待される。
現在の検診制度と課題
日本の骨粗鬆症の有病者数は約1,300~1,600万人と推計されている。
一方、2023年の厚生労働省の「患者調査」によれば、医療機関で治療を受けている総患者数は約140万人にとどまっている。有病者数の推計と総患者数との間には乖離がみられ、未診断または未治療の骨粗鬆症患者が一定数存在する可能性が示唆される。
その背景として、骨粗鬆症自体は自覚症状が乏しく、検診の意義や治療継続が十分に認知されていないことが指摘できる。
骨粗鬆症検診は健康増進法に基づく市町村事業(努力義務)として実施され、対象は「40、45、50、55、60、65、70歳の女性」である。
現在、およそ6割の市区町村で実施されているが、受診率は該当年齢全体で5%程度と低迷している。
市区町村による検査では、検査方法は統一されておらず、診断の標準法であるDXA(デキサ)法は精度が高いが、機器設置施設が限られ、地域によってアクセスに差がある。
このほか、かかとに超音波を当てて測定する超音波(QUS)法、手のレントゲンを撮影するMD法などの簡便な測定法をスクリーニングとして使っていることもある。
実施の有無、対象年齢の拡張、自己負担額などは自治体裁量に委ねられており、実施内容も受診率も地域差が大きい。
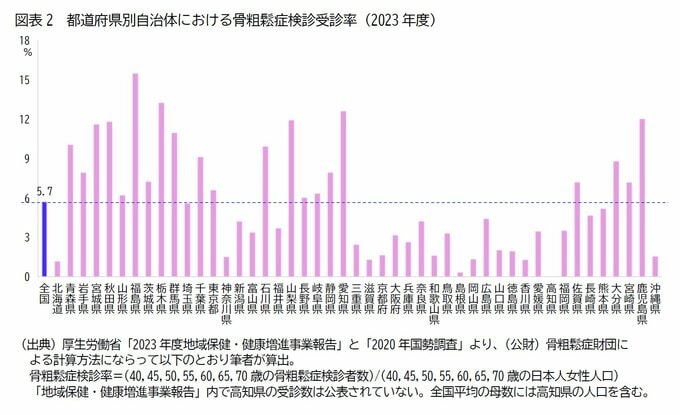
(公財)骨粗鬆症財団のサイトによると、年齢別の受診率は40代では3.0%程度、70代でも10%に満たない。
2022年度の検診受診実績をみると、受診者のうち、異常がなかったのは56.0%、要指導者が27.7%、要精密検査者が16.1%だった。
骨粗鬆症者は、要精密検査者の22.7%だった。
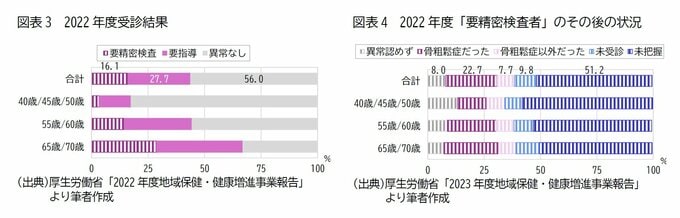
一方、要精密検査者の9.8%が未受診、51.2%が精密検査を受診したかどうか未把握だった。
このことから、検診を受けた人の中にも機会を十分に活用できていないケースがある可能性がある。
なお、本稿で扱う受診率は市町村実施の検診に限定されており、人間ドックや医療機関での任意測定は含まれていない。
おわりに
2032年度までに骨粗鬆症検診受診率を15%へ引き上げるには、現在より約10ポイントの上昇が求められる。
そのためには、これまで以上に検診受診を促す多面的な対応が必要と考えられる。
受診率低迷の背景として、対象者における疾患認知や検診意義の理解不足が指摘される。
骨粗鬆症は自覚症状に乏しく、骨折して初めて認識される場合も少なくない。そのため、加齢とともに骨密度低下が進行する過程や、骨折・要介護状態につながるリスクを具体的に示すことが重要である。
また、「異常が見つかった場合にどのような対応が可能か」を提示することも、早期介入の必要性の理解を促すうえで有効と考えられる。
さらに、受診の必要性をまだ自覚していない人に対しても検診機会を確保する工夫が求められる。
一般健康診断や婦人科検診との組み合わせなどは有効かもしれない。
加えて、検診で要精密検査と判定された人の一部が精密検査へ至っていないこと、自治体による受診状況の把握が十分でない事例があることから、検診後のフォローアップ体制の強化も重要な課題である。検診で要指導と判定された人のその後の治療継続状況も把握し、治療継続に向けた知識提供や支援が求められる。
一方、現在の制度では、男性の骨粗鬆症は見落とされやすい可能性がある。
しかし、男性も加齢で骨粗鬆症リスクは高まることから、男性の検診受診機会も必要となるだろう。
健康日本21(第三次)では、骨粗鬆症検診受診率が数値目標として明示された。
評価を担う骨粗鬆症財団の公表資料では、都道府県別の受診率も示されている。地域差の可視化が進むことで、各自治体における受診率向上および地域間格差縮小に向けた取り組みの促進が期待される。
※情報提供、記事執筆:ニッセイ基礎研究所保険研究部 主任研究員・ヘルスケアリサーチセンター兼任 村松容子
※なお、記事内の「図表」と「注釈」に関わる文面は、掲載の都合上あらかじめ削除させていただいております。ご了承ください。
















