40歳以上は3回までしか使えない?
(治療中の30代女性)「治療回数が多くなってきたらという心配はある」
体外受精など一部の保険診療は、女性の場合、40歳未満は6回、40歳以上43歳未満は3回までと回数に制限があるため、それ以上は自己負担となるのです。
(樋渡院長)「40歳から43歳は(保険適用が)3回までだが、40歳超えた人のほうが治療を何回もしないと赤ちゃんにたどり着けない」
すべて自己負担に?「混合診療」の壁
保険適用の拡大で浮き彫りとなった新たな課題。別の医師は…。

(竹内院長)「本当に高度な治療が必要な患者に、保険適用にならない部分があるのはデメリット」
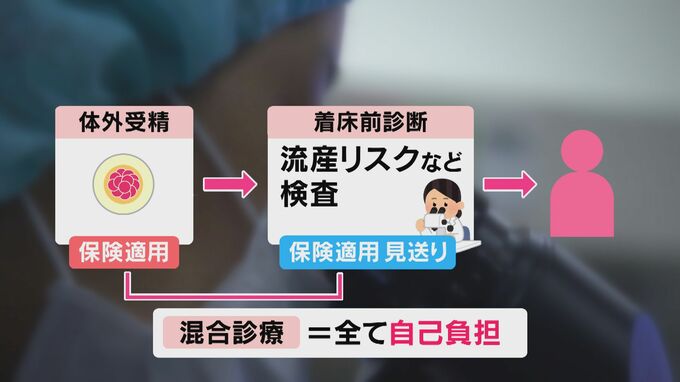
姶良市にある竹内レディースクリニックの竹内一浩院長です。竹内院長が指摘するのは、保険適用の診療と、適用外の高度な診療を組み合わせると、保険適用だった部分までも全て自己負担になってしまう「混合診療」の問題です。
例えば、保険適用となっていない「着床前診断」は、体外受精した受精卵を子宮に戻す前に調べて流産などのリスクを防ぐ診療ですが、倫理上の課題を指摘する声もあり、保険の適用は見送られました。
着床前診断には、今回、保険診療となった体外受精が必要ですが、組み合わせると混合診療となり、全て自己負担になってしまいます。
(竹内院長)「理解できない。海外では着床前診断は当たり前。(昔は)何回か妊娠すればそのうち赤ちゃんが生まれるという発想だった。妊娠があと何回かしかできない、あとがない人に対し、何回か流産したり、何回かだめだったら、(自費で)やればいいという考え方はおかしい」
「病院はイメージで選ぶ」でいいのか?
患者の負担が身体的にも経済的にも重い不妊治療の課題は、保険の仕組み以外にもあると竹内院長は指摘します。
(竹内院長)「患者が病院を選ぶ時、イメージで選ぶしかない。保険適用にするなら、ちゃんと技術があるか、治療成績が公表されているか、症例数がどれくらいあるか、基準を標準化(統一)したデータを国が指導して開示させるべき」
国の調査では現在、5.5組に1組のカップルが経験しているとされる不妊治療。国は保険適用の拡大で少子化対策を進めたい一方で、財源も限られる中、妊娠を望む人たちの声にどう応えていくのか。新たな課題が浮かび上がっています。







